入社お祝い金プレゼント!
スタッフブログ
排尿・排便障害を認める利用者のアセスメントポイントとは?【訪問看護】
訪問をしていると、「あれ?全然おしっこ出ていないなぁ」という現場に遭遇します。
その際、「しっかりと水分取らないとダメですよ~」というアドバイスをよくすると思いますが、もしかしたら裏には重大な疾患が潜んでいるかもしれないから注意が必要です。
この記事では、排尿・排便障害がある利用者のアセスメントポイントや気を付けることを中心に解説してまいります。
特に訪問看護初心者の方は、ぜひ参考にしてみてください。
排尿障害の原因(尿が出ない)

まずは、排尿障害の中でも、尿が出ない原因からみていきます。
尿が出ない場合は、尿閉というまったく出ない状態なのか、または少しは出ている乏尿なのかを判断する必要があります。
尿閉は、前立腺肥大や尿道狭窄などによって起こされ、放置をしておくと水腎症や腎盂腎炎といった疾患を引き起こす可能性もあります。
症状としては腹部膨満感や腹痛、冷汗などが見られます。
乏尿は、そもそも尿の生成ができていないのか、膀胱に尿が貯められないのかという原因が考えられます。
腰部や背部に痛みを伴うことが多いのでしっかりとチェックしましょう。
排尿障害の原因(頻尿)

次は頻尿の原因です。
頻尿は大きく5つのタイプに分けることができます。
それぞれの説明や原因は画像に示した通りですが、高齢者では切迫性尿失禁や機能性尿失禁が良く見られます。
なぜこの利用者は頻尿なのかという視点は常に持ってアセスメントすることが重要になってくるでしょう。
排尿障害があるときの確認事項

では、排尿障害が見られた利用者に対して、具体的にどのようなことを確認すればいいかをみていきましょう。
最終排尿時刻
まずは、最終排尿時刻です。
一般的に、一日の排尿量が400mL以下だと乏尿と言われています。
健康な高齢者だと、1回に100~150mL排尿されるので、1日の排尿回数が3回以下、もしくは前回の排尿から8時間以上の間隔がある場合は注意が必要です。
ただし、ホルモンや血流量の関係で、日中は排尿間隔が長く、夜間は短くなる傾向にあると言われているので、その点も考慮して評価する必要があります。
浮腫の有無
次は浮腫の有無です。
乏尿における腎機能障害では、全身性の浮腫が見られることがあります。
尿が少ない人は、顔面~全身に浮腫が現れていないか注意をしましょう。
尿の色
次は尿の色です。
腎機能が保たれているのに尿量が少ない場合は、色が濃くなるといわれています。
バイタルサイン
最後はバイタルサインです。
乏尿の場合は腎臓への血流が低下するため、血圧低下や脈拍低下を示すことがあります。
また、脱水でも乏尿をきたすため、体温が上昇していないかにも注意が必要です。
尿閉の場合は、痛みから逆に血圧上昇・脈拍上昇を示すことがあります。
排尿の様子をみながら、バイタルサインを照らし合わせていくことが重要になってきます。
腹部を打診して評価する
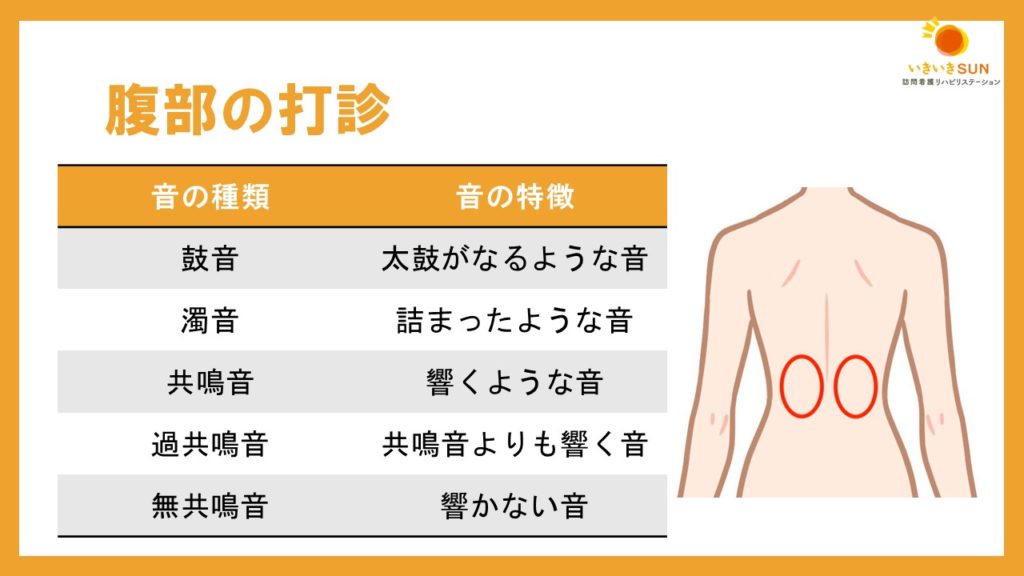
打診をすることによってもアセスメントをすることができます。
尿閉で尿が溜まっている場合は、濁音という詰まったような音が聞こえることがあります。
また、尿路結石や尿路の狭窄では、腎臓を打診すると響くような痛みを感じることがあるので、疑いがある場合は評価してみましょう。
排尿障害に対するリハビリテーション
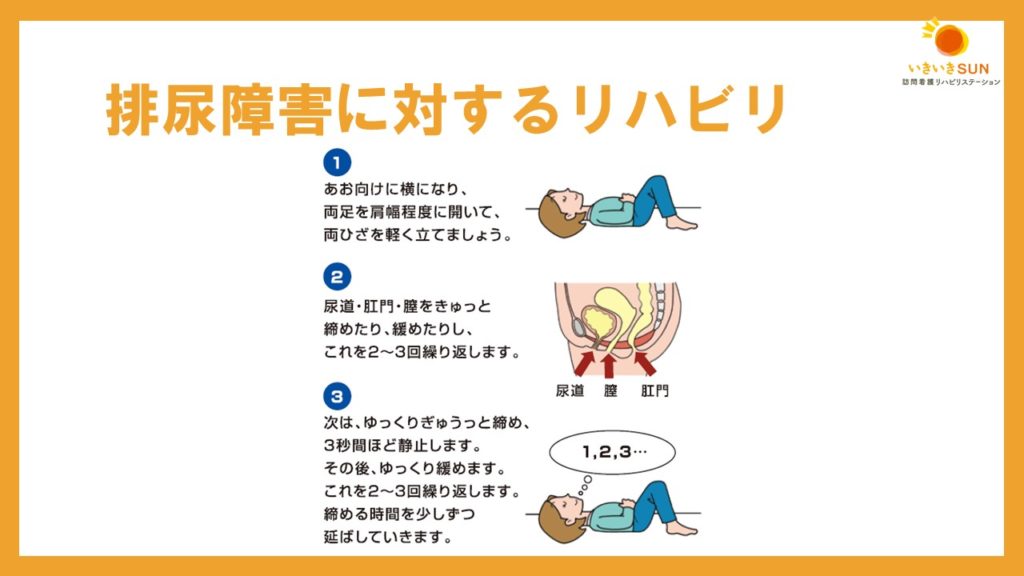
次は排尿障害に対するリハビリです。
失禁がある人に対して、最もスタンダードなのが「骨盤底筋体操」です。
骨盤底筋体操は、簡単に言うと肛門や膣を締めたり緩めたりする運動です。
方法は多岐に渡りますが、一例をスライドに示しています。
仰向けのまま両膝を立て、肛門・膣・尿道を締めたり緩めたりするように指導をすると良いでしょう。
排便障害の原因

次は排便障害をみていきましょう。
まずは排便障害の原因です。
排便障害の原因には、大きく病気によるもの、手術など既往に起因するもの、薬の影響などが考えられます。
その他、もちろんではありますが食事や水分の摂取量や食事内容も原因になるのでしっかりとチェックしましょう。
便の性状を確認する

便の性状を確認することでもある程度の疾患を推察することができます。
黒いタール便の場合は消化性潰瘍や逆流性食道炎など、赤い血液が混じる便の場合は大腸がんやポリープなど、水様便の場合は感染や炎症などが考えられます。
ちょうど訪問のタイミングで排便があった場合は、理由を説明したうえで確認させてもらうのも一つです。
腹部を触診して評価する
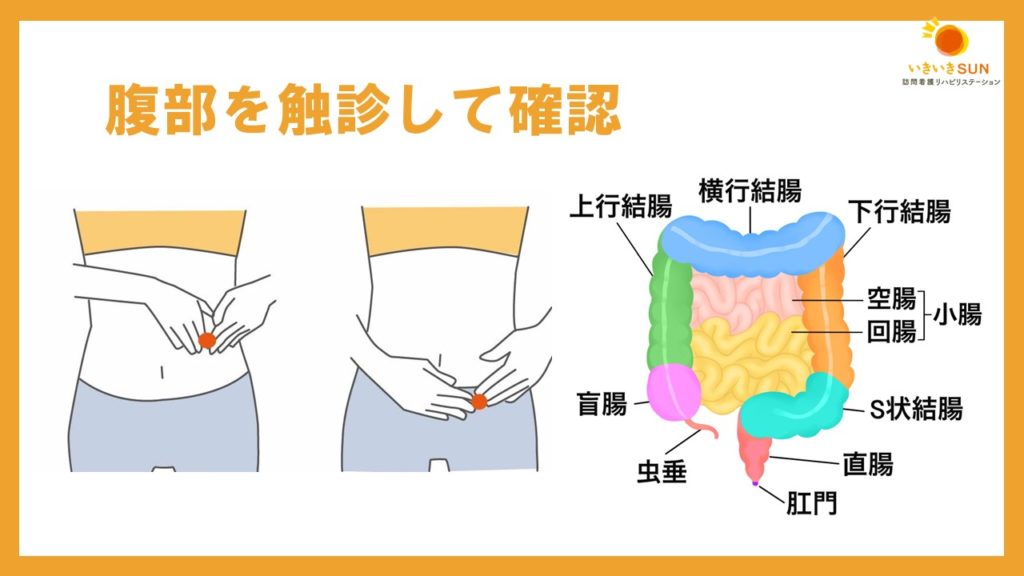
便秘の場合、便がどこに貯留しているか確認することも重要になります。
なぜなら、下行結腸に便が貯留していないのに浣腸をしても排便は起こらないからです。
皮下脂肪が少ない利用者は、便の貯留位置が見て分かることもあります。
恥骨結節の真上から左側腹部にかけて触診をすると、普通便であれば鉛筆ほどの太さの柔らかい感覚が分かるかと思います。
大量に便が貯留している場合はより太く、そして範囲が広くなります。
背臥位で3cmほど圧迫すると分かりやすいでしょう。
腹部を聴診して評価する

聴診で腸蠕動音を評価することによって、疾患を推察することができます。
通常、グルグル・ゴロゴロという音が5~15秒ごとに聴診できますが、何らかの異常がある場合は亢進したり減少したりします。
ただし、正確に腸蠕動音を聴診するには、それ相応の経験が必要となります。
弊社では初心者でも理解がしやすくなるよう、弊社スタッフ限定で研修動画サービスを提供しています。
実際の音の違いなどを分かりやすく解説しています。
弊社専用のサーバー内にアップロードしているため、いつでもどこでも視聴できるのが特徴です。
便が出ないときの対処方法

では、便が出ないときの一般的な対処方法をお伝えします。
訪問の場面では、腹部マッサージや便秘薬の使用、看護師であれば摘便や浣腸などが主な対処方法になってきます。
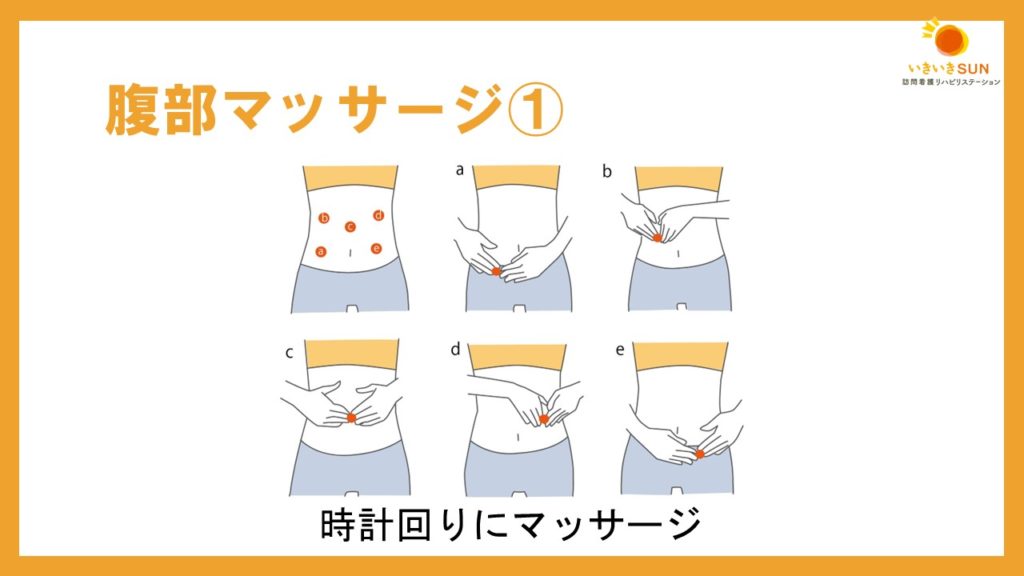
その中でも腹部マッサージは、便秘に対する簡易的な方法として広く用いられています。
画像の通り、腸を時計回りに圧迫するのが推奨されています。
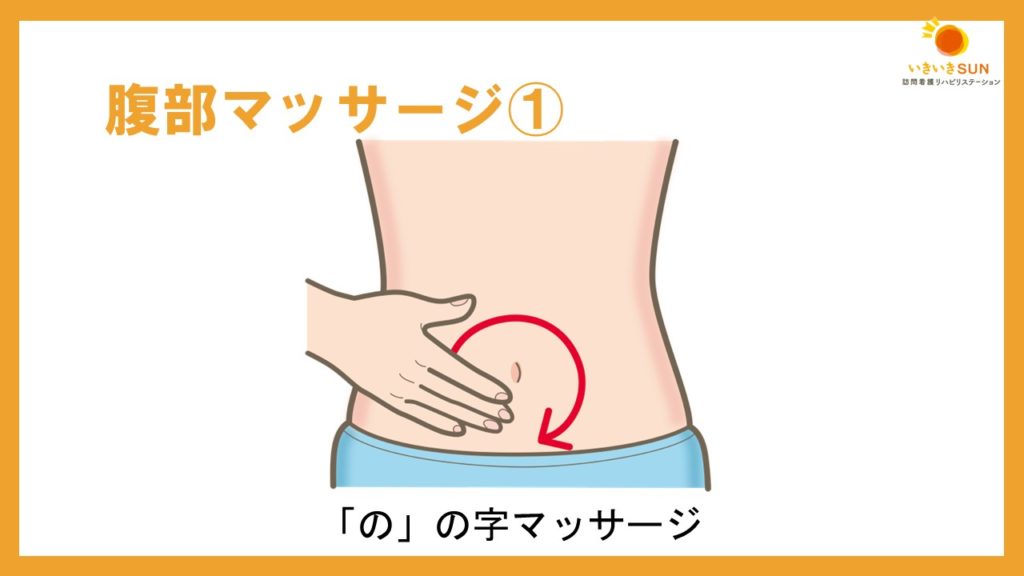
また、「の」の字にマッサージするのも良く用いられています。
やり方は簡単なので、利用者や家族に指導するのも良いでしょう。
主治医やケアマネジャーへの報告・連絡・相談
何かいつもと違うことが起こったとき、主治医やケアマネジャーへの報告・連絡・相談は重要です。
なぜなら、私たち訪問看護が単体でできることには限界があり、チームアプローチとして利用者に関わることが求められると考えているからです。
特に弊社では、よりよい関係性を築かせていただきたいという思いも込めて、多職種へとの連携を重要視しています。
緊急性が高いと判断できた場合は、その場で主治医に連絡、もしくは救急搬送の対応をするようにしましょう。
いきいきSUN訪問看護ステーションのサポート体制
このようなポイントをおさえていたとしても、訪問看護は一人で訪問をすることが多いという特徴柄、いざ予期しない出来事に遭遇すると焦ってしまうものです。
特に初心者の方だと不安を抱えてしまう人も多いでしょう。
いきいきSUN訪問看護ステーションでは、以下のようなサポート体制によって、スタッフが安心して訪問をできる環境を整えております。
①ICTの活用にて遠隔でもサポートが受けられる

弊社では業務効率化を目的に、さまざまなICT技術(電子カルテシステム・コミュニケーションツール・情報共有ツール・IP電話ツールなど)を活用しています。
スタッフにはスマートフォンを貸与しており、チャットシステム(Synologychat)を利用すればいつでもスタッフ間でメッセージのやり取りをすることができます。
もちろん、緊急の際や自分一人での判断に困る場合は、電話で管理者が対応いたします。
②動画研修サービスの充実

訪問看護は利用者の自宅に訪問をするという業務のため、事務所にいる時間が限られます。
そのため、勉強会を開くとなると時間外になってしまうことも少なくありません。
その点、弊社ではいつでもどこでも研修を受けられるよう、動画研修サービスを充実させています。
専用のサーバーに動画をアップしているので、貸与したスマートフォンからいつでもどこでも視聴することが可能です。
訪問のスキマ時間に見ているスタッフも多くいます。
VTuberの採用、フルテロップなど分かりやすいと大変好評です♪
「訪問看護に興味がある」「初心者だけど大丈夫かな」
このように思っている方は、ぜひいきいきSUN訪問看護ステーションで働いてみませんか?
ステーションの見学だけでも大歓迎です!!
